PROSÍM BERTE NA VĚDOMÍ – tento dokument je překladem doporučení pro Británii.
British Association of Perinatal Medicine – zpráva pracovní skupiny
Přeložila: Lenka Pazdera
Dokument ke stažení ve formátu pdf. Originální dokument zde.
Perinatální paliativní péče je dále popisována jako celostní přístup k podpůrné péči a k péči na konci života, která je poskytována na základě rozhodnutí multidisciplinárního týmu. Tým rozhoduje o tom, zda je tento typ péče pro konkrétní dítě a jeho rodinu vhodný.„Paliativní perinatální péče u dětí s život limitující diagnózou je aktivní a celostní přístup, od okamžiku stanovení diagnózy, během života a umírání dítěte a také po smrti. Zahrnuje fyzický, emocionální, sociální i duchovní rozměr, soustřeďuje se na zlepšení kvality života dítěte a na podporu rodiny. Zahrnuje zvládání symptomů způsobujících dítěti distres, péči během umírání, po smrti a péči o pozůstalé.“ (ACT 2009)
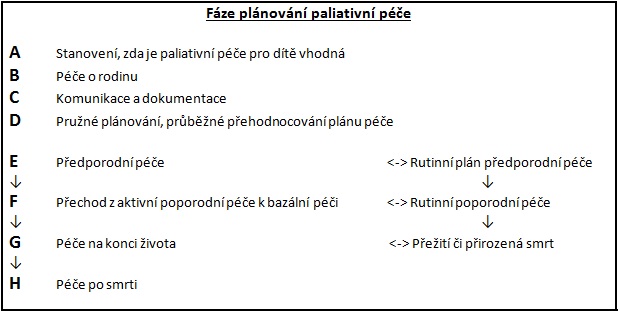
Klíčové součásti plánování celostní paliativní péče jsou rozděleny do osmi fází (A až H). Nejdůležitějším krokem je rozhodnutí, zda je paliativní péče pro konkrétní dítě a rodinu nejvhodnější (A). Fáze Péče o rodinu (B), Komunikace a dokumentace (C), by měly probíhat po celou dobu poskytování péče. Fáze E, F, G, a H představují fáze přechodu mezi aktivní a podpůrnou péči. Body E až H jsou pomocné body pro vytvoření plánu péče.
Plánování paliativní péče vyžaduje multidisciplinární týmovou spolupráci. Na plánování se podílí odborníci z řad gynekologů, porodníků, neonatologů, pracovníků v komunitní péči, dětské hospicové péči a rodinní příslušníci. Možnosti péče zůstávají otevřené, plány mohou být přehodnoceny a doplněny v kterékoliv fázi. Péče může opakovaně přecházet z aktivní do podpůrné a péče na konci života. Plánování péče by mělo být průběžně hodnoceno v každé fázi.
Podpora rodiny a pečovatelů by měla být nabídnuta již ve fázi plánování. Organizace ARC, Bliss a SANDS, které poskytují rodinám důležité informace, se významně podílely na vytváření tohoto doporučení.
A) Stanovení, zda je paliativní péče pro dítě vhodná
Diagnóza a prognóza
Rozhodnutí, zda je paliativní péče pro dítě vhodná by mělo být založena na zvážení všech dostupných informací o současném zdravotním stavu dítěte a prognóze daného onemocnění.
Vhodnost péče
Paliativní péče je určena pro děti s onemocněním, které není slučitelné s dlouhodobým životem po narození, nebo u dětí s onemocněním, u kterého je velká pravděpodobnost úmrtí či postižení, které výrazně snižuje kvalitu života či způsobuje nesnesitelné utrpení. (RCPCH / BAPM / ACT)
Plánování péče před porodem
Prenatální diagnostiku by měl provádět specialita v perinatální medicíně. Multidisciplinární spolupráce s pediatry a dalšími odborníky je někdy nutná pro správné stanovení diagnózy a prognózy. Je důležité mít na paměti, že pokud má dítě onemocnění, které způsobuje postižení snižující kvalitu života, ale není život limitující, a žena se rozhodne v těhotenství pokračovat, nebude nejspíše pro její dítě paliativní péče vhodná.
B) Podpora rodiny během plánování a poskytování paliativní péče
Psychologické péče
Ošetřující personál by měl zhodnotit, zda rodině, včetně sourozenců, nabídnout péči školeného poradce/terapeuta. Obvodní lékaři, pracovníci primární péče a tým pediatrické paliativní péče mohou také poskytnout rodině podporu a případně též doporučit péči specializovaného terapeuta.
Vytváření vzpomínek
Většinou jsou rodiče vděční, pokud jim zdravotníci umožní a podpoří je v možnosti vytvořit si na dítě pozitivní vzpomínky. K tomu mohou pomoci ultrazvukové snímky, fotografie, otisky chodidla a dlaně, pramínek vlasů, oblečení, které mělo dítě na sobě, jmenovka, identifikační náramek, kopie nemocničních formulářů.
Duchovní podpora
Péče by měla reflektovat také duchovní potřeby rodičů, jejich osobní víru a přání s ní spojené. Zdravotníci by se měli cíleně na tyto potřeby rodičů ptát a také jim jejich naplnění pomoci zajistit (například kontaktovat kněze).
Sociální péče
V některých nemocnicích mohou rodiče dostat slevy na parkování či jídlo v nemocniční restauraci. Rodičům by měly být poskytnuty informace o tom, na jaké sociální dávky mají nárok (zejména podporu v mateřství a rodičovství. Zdravotníci by měli matku informovat, jak, kdy a v jaké lhůtě může o podporu v mateřství a rodičovství žádat. Specifické potřeby sociální péče by měly být diskutovány a hodnoceny v celém průběhu poskytování péče.
C) Komunikace a dokumentace během plánování péče
Rozhodování a plánování
Zásadní pro rozhodování a plánování je, že musí být prováděno multidisciplinárním týmem a přizváni k němu musí být i rodiče dítěte. Základní pečující tým by se měl skládat z komunitní porodní asistentky, atestovaného porodníka, neonatologa, obvodního pediatra, případně specializovaného pediatra pro paliativní péči, neonatologické sestry a případně dalších odborníků (chirurgové, genetici).
Načasování
Diskuze a plánování by měly probíhat zejména v období před porodem. Úpravy plánu a změny rozhodnutí je možné činit kdykoliv v průběhu poskytování péče.
Poskytovatelé primární péče
Důležitá je také komunikace se zdravotníky pracujícími v primární péči. Je potřeba, aby byli seznámeni s plánem paliativní péče. Jedná ze zejména o obvodního pediatra, dětské komunitní sestry, ošetřovatele a samozřejmě také tým paliativní péče v dětském hospici, kde bude o dítě pečováno.
Klíčoví poskytovatelé péče
V celém průběhu plánování a poskytování paliativní péče by rodiče měli mít možnost kontaktovat jednu jmenovitě určenou osobu, která má jejich případ na starost. Stejná osoba by je měla doprovázet po celou dobu péče. Rodiče by také měli dostat kontakt na jejího zástupce (pro případ nemoci či čerpání dovolené).
Plán péče
Odpovědnost za poskytovanou péči může být přenesena na lokální nebo komunitní poskytovatele péče. Dohodnutý plán péče by měl být psán srozumitelně, jednoduchým jazykem a všechny medicínské výrazy by v textu měly být vysvětleny, aby jim rozuměli také rodiče. Rodiče by měli být informování o všem, co se do dokumentace zapisuje. Plán péče by měl být psaný tak, aby bylo možné jej doplňovat a měnit podle aktuálních potřeb dítěte, přání rodičů a místa, kde je péče poskytována (nemocnice, hospic, komunita, ambulantní péče).
D) Pružné plánování a průběžné hodnocení plánu péče
Ačkoli je mnoho onemocnění, u kterých je téměř jisté, že dítě zemře ještě v děloze či krátce po porodu, některé děti mohou žít déle. Je zcela zásadní, aby bylo veškeré plánování péče pravidelně revidováno a přehodnoceno, aby byla plánovaná a poskytovaná péče v nejlepším zájmu dítěte. Plánování by mělo počítat s možnými přechody mezi fázemi péče – aktivní, podpůrná, péče na konci života.
E) Prenatální péče
Rutinní prenatální péče
Běžná prenatální péče by měla být poskytována i nadále po vytvoření plánu paliativní péče. Emocionální potřeby rodičů by měly být při poskytování rutinní péče zohledněny. Mělo by být například bráno v potaz, zda si matka dítěte přeje být v čekárně s ostatními ženami, které čekají zdravé děti, nebo zda spíše upřednostňuje soukromí. Všichni zdravotníci, kteří se ženou pracují, by měli být dopředu informováni o diagnóze dítěte, aby neúmyslně neřekli ženě něco, co by pro ni bylo nepříjemné a stresující. Pokud se jedná o vícečetné těhotenství, měl by být stanoven individuální plán zvlášť pro každé dítě.
Systém upozornění
Je dobré zvážit po domluvě s rodiči označení zdravotnické dokumentace (karty), aby byl veškerý personál informován o citlivosti situace. Lze použít například nálepku slzy na desky karty, jak doporučuje organizace SANDS.
Plán péče během porodu
Jasný porodní plán by měl být vytvořen v úzké spolupráci s matkou. Mělo by v něm zaznít, zda a jak bude dítě během porodu monitorováno (většinou se nedoporučuje), co bude následovat v případě distresu dítěte, jaké bude vedení porodu, jak bude s dítětem zacházeno během porodu a po porodu.
Porod, císařský řez
Obecně by mělo být cílem vyčkat na spontánní nástup porodu a předcházet všem intervencím, které nejsou nezbytné. Císařský řez může být indikován, pokud by vaginální porod představoval riziko pro matku, nebo pokud matka žádá císařský řez, aby mělo dítě lepší šanci porod přežít.
Místo porodu
Měly by být zváženy všechny možnosti výběru místa porodu, oblastní či místní porodnice, či porod doma. Při výběru místa porodu by měla být zohledněna důležitost soukromí a naplnění emočních potřeb rodiny.
Personál přítomný u porodu
Je dobré předem probrat situaci s personálem, který bude u porodu přítomen a upozornit jej na možnou přítomnost dalších osob, dle přání rodičů a potřeb dítěte (pediatr, duchovní, další členové rodiny, fotograf).
Resuscitace po porodu
Přání neresuscitovat, či přání na omezení resuscitace by mělo být předem domluveno a rozhodnutí by mělo být pravidelně revidováno.
Poporodní péče o matku a dítě
Poporodní péče by měla být poskytnuta dle specifikací uvedených v sekcích plánování F, G a H. Zda je paliativní péče pro dítě vhodná by mělo být po porodu potvrzeno atestovaným pediatrem či neonatologem. Při rozhodování mohou být užitečná některá vyšetření – například rychlé stanovení karyotypu z pupečníkové krve – zejména tam, kde se předpokládá aneuploidie (např. 13. chromozomu), která není slučitelná s dlouhodobým přežitím. Je zásadní, aby matce byla poskytnuta minimálně standardní poporodní péče a podpora od porodních asistentek.
F) Plán poporodní péče
Přechod od aktivní léčby k paliativní péči
V mnohých případech je přechod od aktivní léčby k paliativní péči pozvolný. Během přechodné fáze může pokračovat aktivní léčba a monitorování životních funkcí, pokud se zdravotníci a rodiče shodnou, že je to v nejlepším zájmu dítěte. Je potřeba zvážit, jak dlouhá doba přechodné péče je přínosná pro dítě.
Podpůrná péče
Péče o tělesný komfort
Zahrnuje bazální péči pro zmírnění nepohodlí a distresu. Polohování, péče o kůži a ústní dutinu, kontakt kůže na kůži, kojení. Pokud je dítě spokojené a klidné, není nutné sledovat teplotu. Neměly by být opomíjeny vývojové potřeby dítěte.
Bolest, distres, nepohodlí
Všechny příčiny bolesti by měly být hodnoceny a léčeny. Pro léčbu bolesti je možné použít paracetamol či ibuprofen. Pokud nejsou dostačující, použijte morfin. Cesta podání by měla být taková, kterou dítě nejlépe snáší: Orálně, bukálně, intravenózně, subkutánně. Dávky mohou být zvýšeny o 30-50% pro zajištění pohodlí dítěte. Neexistuje žádná maximální povolená dávka morfinu, kterou lze použít pro zmírnění bolesti, a to ani v případě, kdy je známo, že daná dávka může způsobit útlum dýchání. Místo morfinu lze také použít bukálně či subkutánně podaný midazolam, pokud použití morfinu není efektivní. Nicméně je nelegální podávat jakoukoliv medikaci za účelem urychlení smrti dítěte.
Výživa, krmení, gastrointestinální potíže
Cílem krmení je uklidnit dítě a předejít hladovění, růst je považován za sekundární efekt. Způsob krmení je určen tím, co je pro dítě nejpohodlnější. Parenterální tekutiny a výživa nazogastrickou sondou jsou indikovány velmi zřídka. Kojení uklidňuje dítě i matku a je preferováno. Není vždy možné udržet hydrataci dítěte.
Zvracení
Zvažte snížení dávek výživy na množství, které dítě toleruje. Pokud jsou přítomny symptomy refluxu, je indikována antirefluxní léčba.
Zácpa
Opiáty mohou způsobit zácpu. Pokud zácpa způsobuje dítěti distres, zvažte použití laktulózy nebo glycerinového čípku.
Retence moče
Může být způsobena opiáty. Zvažte použití abdominálního tlaku pro usnadnění vyprázdnění močového měchýře. Katetrizace je použita velmi zřídka.
Sekrece z dýchacích cest
Není nutné ji nijak léčit, pokud dítěti nepůsobí potíže. V úvahu připadá použití hyoscinových náplastí.
Vyšetřování, sledování životních funkcí, léčba
Monitorování životních funkcí není nutné, ale může být prováděno, pokud jej rodiče považují za přínosné. Vyšetření by měla být prováděna pouze tehdy, pokud výsledky mohou vést k léčbě, která zlepší kvalitu života dítěte, nebo pokud jsou vyšetření užitečná pro diagnostiku nemoci a mohou pomoci s plánováním budoucích těhotenství. Léčba antibiotiky, kyslíkem, antikonvulzivy, antirefluxními léky, napojením na Rickam reservoár či V-P shunt a operace hernie mohou mít velký význam při kontrole symptomů. Očkování by mělo být podáno dle platného očkovacího kalendáře.
Resuscitace
Omezení resuscitace by měla být zvážena a pravidelně revidována. Pohodlí a důstojnost dítěte by měly být zachovány. Je třeba zvážit potenciální utrpení a ztrátu důstojnosti dítěte při prolongované resuscitaci a napojení na ventilátor.
G) Péče na konci života
Místo poskytování péče
Při volbě místa záleží na míře poskytované péče, kterou dítě a rodiče potřebují. Dítě může zemřít ještě v děloze, na porodním sále, poporodním oddělení, novorozeneckém oddělení, doma či v hospici. Pokud je dítě propuštěno domů pro podpůrnou péči na konci života, musí být zváženo také zdraví matky a musí jí být poskytnuta náležitá péče.
Zdravotníci poskytující péči na konci života
Mělo by být předem dohodnuto, kdo bude tuto péči poskytovat.
Přechod k péči na konci života
Je potřeba předem vysvětlit rodičům detaily ohledně péče na konci života. Například to, kdy budou dítěti vyjmuty endotracheální a intravenózní kanyly a odpojeny přístroje monitorující životní funkce.
Změny ve fyzickém vzhledu
Rodině by mělo být vysvětleno, jaké změny ve fyzickém vzhledu dítěte po smrti nastanou a rodiče by se měli rozhodnout, zda budou své dítě chtít vidět či chovat ve fázi umírání a smrti. Rodičům by mělo být vysvětleno, co jsou to terminální lapavé dechy, že nejsou známkou utrpení dítěte a zpravidla nejsou léčeny. Rodiče by měli vědět, že doba umírání může být velmi různá: V řádu minut, hodin či dní.
Pitva
Rodičům by měla být nabídnuta možnost provedení pitvy. Průběh by jim měl být citlivě vysvětlen zkušeným členem zdravotnického týmu. Je dobré rodičům vysvětlit, že pitva může vést k objasnění příčin onemocnění a smrti a výsledky mohou mít význam při plánování budoucích těhotenství.
Darování orgánů
Rodiče by měli být informováni o možnosti darování orgánů (například srdečních chlopní). Tato možnost připadá v úvahu pouze tehdy, nejsou-li orgány postiženy vývojovou vadou dítěte.
H) Posmrtná péče
Potvrzení úmrtí, úmrtní list
Pokud se dítě narodilo živé, smrt by měl potvrdit lékař, který dítě viděl živé a který si je jistý příčinou smrti dítěte. Je na místě kontaktovat soudního lékaře, pokud ošetřující lékař dítě živé neviděl, nebo pokud neviděl dítě v posledních dvou týdnech před smrtí.
Pokud dítě zemře doma, rodiče by měli vědět, koho a kdy mají o úmrtí informovat. Pokud rodiče přivolají k mrtvému dítěti záchrannou službu, policie je informována automaticky. Plán péče je v této fázi obzvláště důležitý. Je potřeba vyplnit formuláře k vyšetření příčin smrti dítěte. Pro případy úmrtí novorozence by měl být k dispozici zvláštní formulář.
Registrace úmrtí
Pokud se dítě narodí a projevuje známky života (i před 24. týdnem gestace) a následně zemře, musí rodiče nahlásit narození i úmrtí dítěte. Pokud se dítě narodí mrtvé po 24. týdnu těhotenství, musí rodiče nahlásit narození mrtvého dítěte. Rodiče by měli předem dostat ústně i písemně informace o tom jak, kdy a komu tyto skutečnosti nahlásit.
Odnesení zemřelého dítěte domů
Rodiče by měli mít možnost odnést si tělíčko či ostatky dítěte domů, ať už dítě zemřelo v jakékoliv fázi gestace. Zdravotníci by měli rodičům dát s sebou domů potřebnou dokumentaci. Vzorové formuláře je možno nalézt zde https://www.uk-sands.org/professionals/resources-for-health-professionals/forms-and-certificates .
Pohřeb, kremace
Rodiče by měli být informováni o možnostech pohřbení dítěte a měli by být informováni o tom, kde a jak pohřeb zajistit.
Komunikace a následná péče o rodiče
Pečující personál by se měl alespoň telefonicky přesvědčit, že obvodní lékař matky a lokální tým komunitní péče jsou informování o smrti dítěte, aby mohli rodičům nabídnout následnou podporu a odbornou péči. Mnozí rodiče velmi ocení, pokud jsou pozváni znovu navštívit oddělení, kde dítě zemřelo. Rodičům by měla být nabídnuta schůzka, na které s nimi lékař probere výsledky všech vyšetření dítěte. Pokud je to možné, všichni členové základního týmu, který o rodinu pečoval, by na schůzce měli být přítomni. Pokud je to na místě, měla by být rodičům nabídnuta možnost konzultace s genetikem. Mělo by být zajištěno, aby rodičům nechodila běžná pošta, která bývá rozesílána po narození dítěte.
Podpora pečujícího personálu
Zdravotníkům by se mělo dostat formální i neformální podpory po celou dobu poskytování paliativní péče i poté.
Autoři
Edile Murdoch1; Andy Cole2; Finella Craig3; Clare Daly3; Sharon English4; Sally George5; Bryan Gill6; Lindis Harris7; Anthony Kaiser8; Christoph Lees1; Alex Mancini9; Mike Miller10; Judith Schott11; Norman Smith12; Helen Statham13.
1Cambridge University Hospitals NHS Foundation Trust
2 Bliss
3 Great Ormond Street Hospital
4 Leeds General Infirmary
5 ARC
6 BAPM
7 Maidstone & Tunbridge Wells NHS Trust
8 Guys and St Thomas’ NHS Foundation Trust
9 Chelsea and Westminster Hospital
10 Martin House Hospice
11 SANDS
12 Aberdeen Royal Infirmary
13 Centre for Family Research, Cambridge
Užitečné odkazy
ACT – Association for Children’s Palliative Care www.act.org.uk
ARC (Antenatal results and choices) Offers information and support for parents throughout antenatal testing and when a significant abnormality is detected. www.arc.org
Basic Symptom Control Guideline www.act.org.uk/core/core_picker/download.asp?id=160
Bliss The premature baby charity, offers support, advice and information for families of babies in intensive or special care, including bereaved families www.bliss.org.uk
Children’s BNF http://bnfc.org/bnfc/
Child Bereavement Charity Support, information an resources for beaved familes and for professionals www.childbereavement.org.uk
SANDS (Stillbirth and neonatal death charity) Offers information resources and support to anyone affected by the loss of a baby. www.uk-sands.org.uk
Dávkování léků na zmírnění bolesti
Dávkování léků možno nalézt zde:
Basic Symptom Control Guideline www.act.org.uk/core/core_picker/download.asp?id=160
Children’s BNF http://bnfc.org/bnfc/
Léky užívané pro zmírnění bolestí u novorozenců – dávkování
| Lék | Dávka | Poznámka |
| Morfin iv | 40 až 100 mikrogramů/kg | Při akutní bolesti, možno opakovat dle potřeby |
| 10-20 mikrogramů/kg/hodinu, kontinuální infuze | Obvyklá počáteční dávka v infuzi u dětí, které nejsou připojené k plicní ventilaci – možno dávku upravit dle reakce | |
| Morfin subkutánně | 150 mikrogramů/kg při akutní bolesti | Pro subkutánní užití je vhodnější Diamorfin |
| Morfin sulfát orálně | Dvojitá denní iv dávku morfinu. Velikost dávky je možné regulovat a podávat 4x za hodinu. | Požadavky na velikost dávky se mohou velmi lišit. |
| Diamorfin iv | 100 mikrogramů/kg | Při akutní bolesti |
| 2,5 – 7 mikrogramů/kg/hodinu | Kontinuální infuze u dětí, které nejsou připojené na ventilátor. Dávka může být přizpůsobena dle reakce. | |
| Diamorfin subkutánně | denní dávka orálně podaného Morfinu ku subkutánnímu Diamorfinu = 1:0,33 |
Klíčové dokumenty
•ACT A Neonatal Pathway for Babies with Palliative Care Needs 2009 www.act.org.uk
• ACT (Association for Children’s Palliative Care) 2009. Making Life-limited Children and Young People Count: A Framework and Guide For Local Implementation.
• A Framework for Clinical Practice at the time of Birth. Arch Dis Child FNN Online October 6, 2008 as 10.1136/adc.2008.143321
• Association for Children with Life-Limiting and Terminal Conditions and their Families, now known as Association for Children’s Palliative Care (ACT), 2009. Assessment of Children with Life-Limiting Conditions and their Families – A Guide to Effective Care Planning. ACT.
• Association for Children with Life-Limiting and Terminal Conditions and their Families, now known as Association for Children’s Palliative Care (ACT) & the Royal College of Paediatrics and Child Health, 1997. The Guide to the Development of Children’s Palliative Care Services – Report of Joint Working Party. ACT/RCPCH.
• Better Care: Better Lives. Department of Health 19 February 2008.
• Bliss (2007) Financial help for families Downloadable from Bliss Publications, www.bliss.org.uk
• Critical care decisions in fetal and neonatal medicine: ethical issues. Nuffield Council on Bioethics 2006 www.nuffieldbioethics.org
• End-of-life Care Strategy – promoting high quality care for all adults at the end of life. DOH 16/07/2008.
• Ferrell B.R., 1998. The Family. In: Doyle et al. Textbook of Palliative Medicine. 2nd Ed. Oxford, Oxford University Press.
• Guide to the development of children’s’ palliative care services. Joint working party RCPCH 1997
• Pregnancy Loss and the Death of a Baby: Sands Guidelines for Professionals. J Schott, A Henley, N Kohner, Sands, 2007
• Rainbows Children’s Hospice, 2006. Basic Symptom Control in Paediatric Palliative Care. 6th Ed. Rainbows Children’s Hospice.
• The Management of Babies born Extremely Preterm at less than 26 weeks of gestation British Association of Perinatal Medicine.
• Withholding or Withdrawing Life Sustaining Treatment in Children – A Framework for Practice. Royal College of Paediatrics and Child Health, 2nd Ed. May 2004.